

近期,一位中年男性,晨起运动时突然晕倒在地,呼之不应伴呕吐,拨打120急诊入院,完善检查后,明确病因为颅内动脉瘤破裂出血、脑疝,虽立即给予抢救治疗,但患者最终死亡。今天我们就来说说这个“沉默的杀手”——颅内动脉瘤。
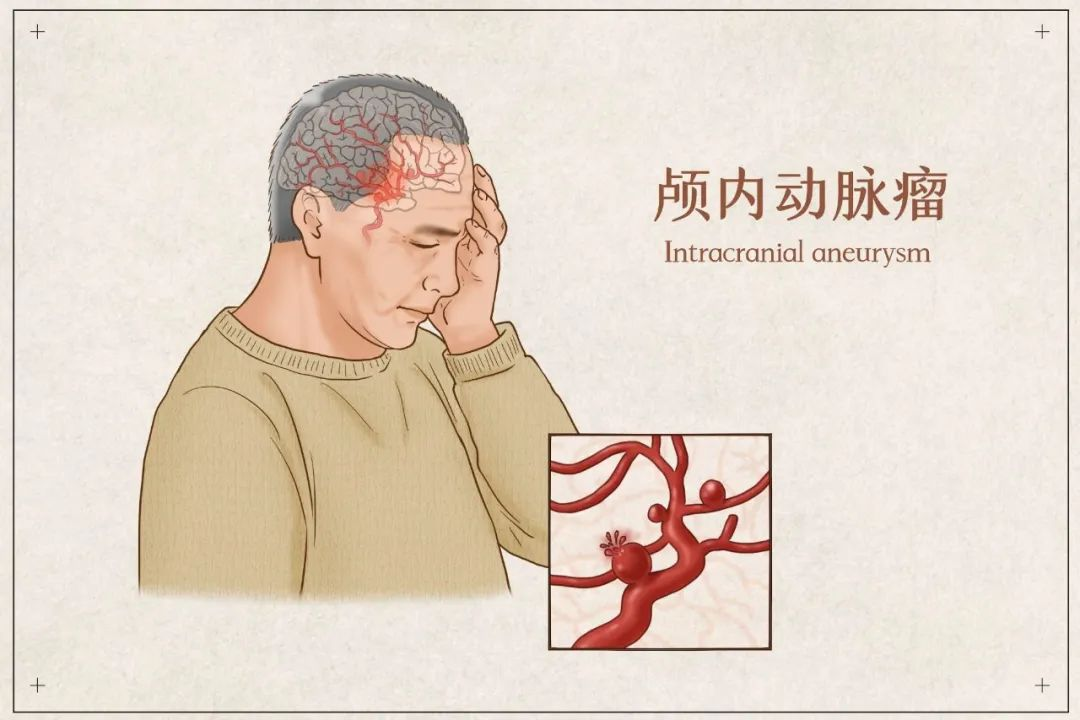
颅内动脉瘤(IA)是由于颅内动脉血管壁发生病理性改变而形成的瘤样异常突起,人群中患病率约为3%-7%,颅内动脉瘤一旦破裂其致残率和致死率极高,有大约15%的患者就医前直接猝死,首次出血的病死率为30%~35%,再次出血的病死率高达60%~80%,存活患者多遗留后遗症。因此提前识别不稳定性动脉瘤至关重要。
分类与病因
分 类
颅内动脉瘤可以根据其部位、大小和形态进行分类。
①按部位:前交通动脉瘤、颈内-后交通动脉瘤、大脑中动脉瘤、基底动脉瘤等。
②按大小:小型:<5mm;中型:5—10mm;大型:11—25mm;巨大型:>25mm。
③按形态:梭形、囊性、夹层动脉瘤。
病 因
颅内动脉瘤的发病原因尚未完全明确,但可能与遗传因素、先天发育异常、后天因素(如高血压、吸烟等)有关。
临床表现
大多数颅内动脉瘤在破裂前无任何症状,因此很难被察觉。一旦破裂出血,患者可能出现以下症状:
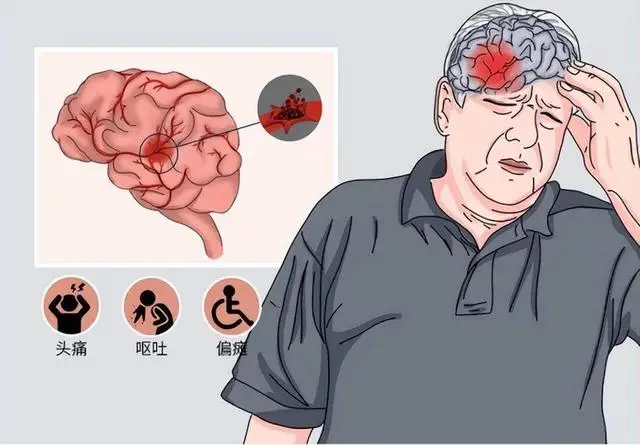
突发性头痛:为最常见症状,通常表现为剧烈的、难以忍受的头痛。
意识障碍:可能表现为意识模糊、嗜睡甚至昏迷。
局灶性神经功能损害:如肢体麻木、无力等。
恶心、呕吐等消化道症状。
眼部症状:如视力模糊、眼肌麻痹等。
颅内动脉瘤破裂的危险因素
(1)动脉瘤的大小、位置(后循环、后交通动脉瘤)、颅内动脉瘤家族史。
(2)年龄、高血压、吸烟、过度饮酒。
(3)动脉瘤多叶、有子囊,多发动脉瘤。

诊断方法
诊断颅内动脉瘤主要依靠影像学检查,包括以下几种方法:
01
头颅CTA及MRA
头颅CTA(CT血管成像)及MRA(磁共振血管造影)是无创血管成像方法,能清楚地显示动脉瘤部位、大小、形态、多角度显示瘤颈。
02
DSA
DSA(数字减影血管造影)可发现多发动脉瘤、破裂出血的动脉瘤,明确动脉瘤与载瘤动脉和邻近穿支之间的关系、评估侧支循环、显示血管痉挛。该检查主张早期进行,最好在出血3天内,避开蛛网膜下腔出血后4~14天的血管痉挛期。
治疗方法
颅内动脉瘤的治疗方法主要包括非手术保守治疗、血管内介入治疗和外科手术治疗。具体治疗方法需根据患者的病情、年龄、全身状况等因素进行综合评估。
01
非手术保守治疗
诊断未破裂颅内动脉瘤(UIA)的前3年,影像学随访,每年一次CTA或MRA,如瘤体稳定可延长复查时间;对于前期随访稳定的2-3 mm UIA患者可适当延长随访间隔时间。积极治疗高血压及戒烟,若瘤体生长建议手术或血管内治疗。
02
血管内介入治疗
通过血管内介入技术对动脉瘤进行栓塞或重建血管,以防止动脉瘤破裂出血。
03
手术治疗
包括颅内动脉瘤的开颅夹闭治疗、脑血流重建治疗及复合手术,具体手术方式需根据患者动脉瘤的位置、大小、形态、瘤颈宽度、与载瘤动脉及周围血管(特别是穿支动脉)的关系,以及是否存在其他血管变异,来制定手术方式。
日常生活注意事项
对于已经确诊或经历过颅内动脉瘤治疗的患者,日常生活中需要注意以下几点:
1.保持健康的生活方式:包括均衡饮食、适量运动、戒烟限酒等,以降低血压、控制血脂和血糖,预防动脉瘤的再次形成或扩大。
2.避免过度劳累:避免长时间从事重体力劳动或高强度运动,以免增加颅内压和血管压力。
3.保持良好心态:积极面对疾病,避免过度焦虑和抑郁情绪,保持乐观的心态有助于提高治疗效果和促进康复。
4.定期复查:定期进行头颅影像学检查,以便及时发现和处理可能的复发或新发病变。

重症医学科简介
濮阳市人民医院重症医学科现有医护人员60余人,其中主任医师2人,副主任医师4人,主治医师4人,住院医师4人,拥有博士研究生1人,医学硕士12人,研究生导师1人(培养硕士研究生5人)。常规开展机械通气技术、纤维支气管镜肺泡灌洗技术,IABP在心源性休克患者中的应用,持续床旁血液净化在感染性休克患者中的应用,ARDS患者俯卧位通气,重症患者的镇痛镇静治疗,经鼻盲插空肠置管,双重血浆置换技术等,并率先在全市开展ECMO(体外膜肺氧合)在严重呼吸循环衰竭患者中的应用,承担河南省科技攻关项目1项,参与多中心临床试验3项,全力以赴守护广大人民群众生命健康!
病区位置:住院一部三楼
END






