近日,1岁患儿在当地医院查血常规示血小板减低,随后以皮肤紫癜来我院就诊,急查血常规结果如下:

入院后给予丙种球蛋白应用后,血小板恢复正常,如下:

经过检查,最终确定孩子患有原发性免疫性血小板减少性紫癜,入院积极治疗后很快好转出院。
01
什么是免疫性血小板减少症?
儿童免疫性血小板减少症(immune thrombocytopenia,ITP)是指儿童期因免疫功能紊乱,对自身血小板抗原的免疫失耐受,产生体液免疫和细胞免疫介导的血小板过度破坏和血小板生成受抑制,从而导致血小板减少,或伴有皮肤黏膜出血的表现。ITP易感因素有很多,其中包括化学毒物、辐射、电离辐射、疫苗接种、炎性病毒感染、药物、食物、过度劳累等等。儿童ITP年发病率为(1.6~5.3)/10万,是一种良性自限性疾病,常于感染及疫苗接种后数天至数周后发病,80%的病例约在12月内能恢复正常。
02
免疫性血小板减少症是如何发病的呢?
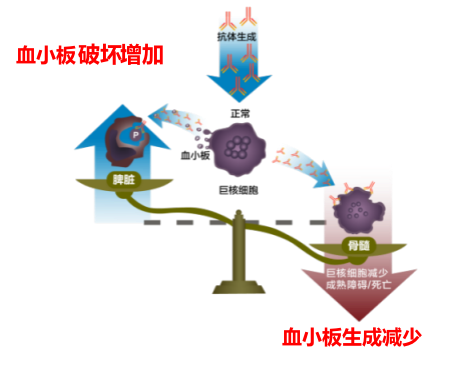
病毒感染-抗体-与血小板膜交叉反应-血小板受到损伤-巨噬细胞吞噬清除-血小板减少
体内形成抗原抗体复合物-附着血小板表面-血小板被巨噬细胞吞噬-血小板减少
血小板与巨核细胞共同抗原性-骨髓巨核细胞成熟障碍-血小板减少
03
免疫性血小板减少症有哪些表现?
血小板减少相关的出血,一般表现为反复的皮肤黏膜出血,如瘀点(直径不超过2mm)、紫癜(直径3~5mm)、瘀斑(直径大于5mm)及外伤后止血不止等,鼻出血、牙龈出血、月经过多亦很常见。严重内脏出血、致命性颅内出血均可发生,较少见。老年患者致命性出血发生风险明显高于年轻患者。
部分患儿也可仅表现为血小板减少,而无出血。
乏力、精神不振、情绪低落等症状可能严重影响生活质量。
04
免疫性血小板减少症怎么诊断?
ITP诊断标准为:
(1)至少2次血常规检测血小板计数<100×10^9/L,血细胞形态无异常;
(2)皮肤出血点、瘀斑和(或)黏膜、脏器出血等临床表现;
(3)一般无脾肿大;
(4)需排除其他继发性血小板减少。ITP属于排他性诊断,需排除血小板减少的其他原因。婴幼儿需要排除遗传性血小板减少症,而年长儿需要排除获得性血小板减少症,如再生障碍性贫血、白血病、风湿免疫学疾病等。
05
儿童免疫性血小板减少症分几型?
临床可根据ITP患者病程分为3型:
(1)新诊断ITP:病程<3月。
(2)持续性ITP:病程在3--12个月。
(3)慢性ITP:大于12个月者。
06
儿童免疫性血小板减少症需要骨穿检查吗?
国外:并不建议儿童ITP做常规的骨髓细胞学检查。
国内:仍充分肯定骨髓检查对于ITP的重要的鉴别诊断价值。特别是在临床表现不典型或对治疗反应差时,骨髓检查是非常必要的,有时甚至需多次骨穿,在应用糖皮质激素治疗前,均应做骨髓检查,必要时还可进行骨髓活检术,有利于对巨核细胞生成进行更好的评估。
脾切除术前,必须做骨髓检查。
07
儿童免疫性血小板减少症怎么治疗?
儿童ITP的一线治疗:主要包括糖皮质激素、人免疫球蛋白。对于新诊断ITP,无致命性黏膜出血和(或)生活质量降低的患儿,建议糖皮质激素常规治疗。糖皮质激素的使用时间必须规范化,国内外专家共识均建议在1~4周内。如果出现中重度出血或有严重出血倾向时,人免疫球蛋白通常可在24~48 h内将血小板计数增加至>50×10^9/L,推荐剂量为0.8~1.0 g/kg,以期快速提高血小板计数至安全水平。糖皮质激素和免疫球蛋白作用机制阻断巨噬细胞对血小板的吞噬,使血小板破坏减少。

什么是儿童ITP二线治疗?
是指治疗ITP时使用促血小板生成素(TPO)及TPO受体激动剂(TPO-RAs)、利妥昔单抗、脾切除中的一种或多种。
09
儿童免疫性血小板减少症能治愈吗?
ITP呈自限性经过,并非所有的血小板减少都需要药物治疗,早期药物干预并不能降低发生慢性ITP的可能性,但可提高病情缓解率。85%~90%患儿于发病后1-6月内自然痊愈,约有10%患儿转变为慢性型。病死率约为0.5%,主要致死原因为颅内出血。
10
儿童免疫性血小板减少症预后与哪些因素相关?
01
年龄
年龄小于12个月为预后好的指标。
02
性别
大龄女孩为CITP的危险因素。
03
诱因
有前驱感染及免疫接种者预后较好。
04
起病
急性起病预后好于慢性起病。
05
初诊时血小板计数
较低者预后好于较高者,婴儿组无差异。
本期供稿专家
张永卓
儿科三病区 副主任医师
坐诊时间:每周五全天
诊室位置:儿童医学中心一楼11号诊室
咨询电话:0393-6162563





